Inkontinenz-assoziierte Dermatitis: Symptome, Behandlung und mehr
Inhaltsverzeichnis:
- Übersicht
- So erkennen Sie IAD
- Bilder von IAD
- Ursachen für IAD
- Wenn Sie Symptome von IAD haben, wenden Sie sich an Ihren Arzt. Oft wird Ihr Arzt in der Lage sein, eine Diagnose zu stellen, nachdem er die betroffenen Bereiche überprüft und Ihre Krankengeschichte besprochen hat.
- In der Vergangenheit wurde die Inkontinenz durch Reinigung der betroffenen Bereiche mit Wasser und Seife behandelt. Seife kann die Haut trocknen und reiben, was zu Entzündungen führt. Dies kann zu IAD führen und ist nicht länger eine übliche Behandlungspraxis.
- Menschen, die IAD entwickeln, entwickeln häufiger Druckgeschwüre oder Wundliegen. Dies wird typischerweise bei älteren Erwachsenen oder bei Menschen mit einer Erkrankung beobachtet, die ihre Fähigkeit einschränkt, Positionen zu wechseln.
- Die Verwaltung des IAD geht einher mit der Behandlung von Inkontinenz. Sie sollten Ihren Arzt aufsuchen, um Managementpläne für beide Erkrankungen zu besprechen.
- Die einzige Möglichkeit, Ihr Risiko für IAD zu reduzieren, besteht darin, gewissenhaft mit Inkontinenzmanagement umzugehen. Sie sollten Ihre Haut schützen, sie mit geeigneten Produkten reinigen und die Saug- oder Rückhaltekissen regelmäßig wechseln. Aber selbst mit der richtigen Pflege ist es immer noch möglich, IAD zu entwickeln.
Übersicht
Bei vielen Menschen mit Inkontinenz kommt es irgendwann zu einer Inkontinenz-assoziierten Dermatitis (IAD). Dies ist besonders häufig bei älteren Erwachsenen.
Inkontinenz bezieht sich auf die Unfähigkeit Ihres Körpers, die Freisetzung von Urin oder Stuhl zu kontrollieren. IAD tritt auf, wenn die von Ihrer Haut erzeugte Schutzbarriere beschädigt wird.
Die Exposition gegenüber Bakterien im Urin oder Stuhl kann zu schmerzhaften Symptomen wie Brennen und Juckreiz führen. Die Erkrankung betrifft hauptsächlich das Gebiet um Ihre Genitalien, Oberschenkel und Bauch.
Sie sollten Ihren Arzt einen Bereich überprüfen lassen, von dem Sie vermuten, dass er von der Erkrankung betroffen ist. Ihr Arzt wird Ihnen helfen zu bestimmen, wie Sie Ihre Inkontinenz und IAD am besten behandeln und behandeln können. In den meisten Fällen ist IAD vorübergehend und wird mit der Behandlung aufräumen.
IAD kann auch als perineale Dermatitis, irritative Dermatitis, Feuchtigkeitsläsionen oder sogar Windeldermatitis bezeichnet werden, obwohl dies alles unterschiedliche Zustände sind.
Lesen Sie weiter, um zu erfahren, wie Sie IAD identifizieren, Behandlungsoptionen und mehr.
AdvertisementAdvertisementSymptome
So erkennen Sie IAD
Gesunde Haut wirkt als Barriere zwischen den Umgebungen außerhalb und innerhalb Ihres Körpers. IAD kann diese Barriere erodieren und schwere und unangenehme Symptome verursachen.
Symptome des IAD sind:
- Rötung, von hellrosa bis dunkelrot, je nach Hautton
- Entzündungsherde oder ein großer, durchgehender Entzündungsbereich
- warm und feste Haut
- Läsionen
- Schmerzen oder Zärtlichkeit
- Brennen
- Juckreiz
IAD kann die Haut vieler Körperteile befallen, einschließlich:
- Perineum
- Lippenfalten (bei Frauen)
- Leistengegend (bei Männern)
- Gesäß
- Gesäßspalte
- Oberschenkel
- Unterbauch
Die Schwere Ihrer Symptome hängt von mehreren Faktoren ab, darunter:
- der Zustand Ihrer Haut Gewebe
- allgemeine Gesundheit und Ernährung
- Allergenexposition
Wenn Sie eine Form der Inkontinenz haben, die Sie anfälliger für Leckagen oder Unfälle macht, können Sie auch ein schwereres IAD erleiden. Dies liegt daran, dass Ihre Haut häufiger Urin und Stuhl ausgesetzt ist.
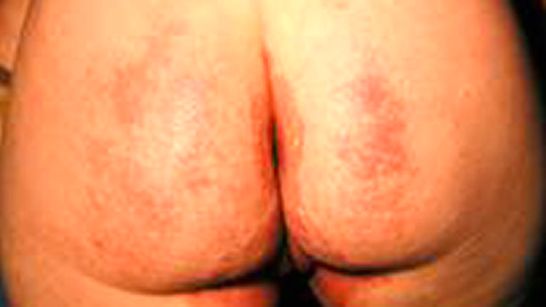
Bilder
Bilder von IAD
Inkontinenz-assoziierte Dermatitis Galerie



Ursachen
Ursachen für IAD
Wer ist gefährdet? Jeder, der Inkontinenz hat, ist gefährdet für IAD, obwohl es eher bei älteren Erwachsenen auftritt. Menschen, die Stuhlinkontinenz erfahren, sind auch häufiger IAD erleben.Dieser Zustand steht in direktem Zusammenhang mit Inkontinenz. Die Haut kann, wenn sie regelmäßig Urin oder Kot ausgesetzt wird, entzündet werden. Bei Stuhlinkontinenz ist der Zustand schlimmer, da Stuhl die Haut mehr reizen kann als Urin.
In vielen Fällen wird IAD verursacht durch:
- eine Erhöhung des pH-Wertes der Haut
- die Bildung von Ammoniak durch Harn- und Stuhlinkontinenz
- Hauterosion durch Bakterien, die in keratinproduzierenden Zellen Protein abbauen < 999> Versuche, den Bereich zu reinigen, können zu IAD führen aufgrund:
übermäßiger Feuchtigkeit der Haut
- Reibung durch Saugkissen oder andere Materialien, einschließlich Unterwäsche und Bettwäsche
- häufige Reinigung des betroffenen Bereichs mit Seife und Wasser
- Ineffektive oder schlechte Zustandsverwaltung kann auch zu IAD führen. Dazu gehören:
längere Exposition gegenüber Urin und Stuhl
- unzureichende Reinigung der exponierten Stelle
- die Anwendung dicker Salben
- die Verwendung abrasiver Waschlappen
- Ihre individuellen Symptome können Ihrem Arzt helfen, den genauen zu bestimmen Ursache Ihres IAD.
Diagnose
Wie IAD diagnostiziert wird
Wenn Sie Symptome von IAD haben, wenden Sie sich an Ihren Arzt. Oft wird Ihr Arzt in der Lage sein, eine Diagnose zu stellen, nachdem er die betroffenen Bereiche überprüft und Ihre Krankengeschichte besprochen hat.
Ihr Arzt wird Sie nach Ihrer Inkontinenz fragen und weitere Faktoren besprechen, die zu Ihrem Hautzustand beitragen können.
Wenn Ihre Symptome unklar sind oder wenn Sie gesundheitsschädigende Faktoren haben, möchte Ihr Arzt möglicherweise bestimmte "Look-a-like" -Bedingungen ausschließen.
Dazu gehören:
Druckgeschwüre
- Hitzeausschlag oder Miliaria
- Erythrasma
- Psoriasis
- Herpes
- eine andere Form der Dermatitis
- Wenn Ihr Arzt eine Diagnose stellt, wird er dies tun gehe über deine Behandlungsmöglichkeiten. Abhängig von der Ursache Ihrer IAD können sie zusätzliche Empfehlungen darüber geben, wie Inkontinenz effektiv zu behandeln ist.
WerbungWerbung
BehandlungBehandlung von IAD
In der Vergangenheit wurde die Inkontinenz durch Reinigung der betroffenen Bereiche mit Wasser und Seife behandelt. Seife kann die Haut trocknen und reiben, was zu Entzündungen führt. Dies kann zu IAD führen und ist nicht länger eine übliche Behandlungspraxis.
Die Behandlung von IAD ist ein mehrstufiger Prozess, der hier beschrieben wird.
Behandeln von IAD
Verwenden Sie schonende Bettwäsche, um den Bereich zu reinigen.- Waschen Sie den Bereich mit einem Reinigungsmittel, das den pH-Wert Ihrer Haut ausgleicht.
- Geben Sie Feuchtigkeit mit Hydrogel oder Produkten auf Erdölbasis zurück in die Haut.
- Schützen Sie den Bereich mit Zinkoxid-haltigen Produkten.
- Tragen Sie absorbierende oder Rückhaltekissen, um das Austreten von Urin zu vermeiden.
- Ihr Arzt kann möglicherweise ein All-in-One-Produkt empfehlen, das reinigt, befeuchtet und schützt.
Wenn Sie eine Sekundärinfektion entwickelt haben, kann Ihr Arzt eine topische antimykotische oder orale Antibiotika-Medikation verschreiben.
Anzeige
RisikofaktorenKomplikationen von IAD
Menschen, die IAD entwickeln, entwickeln häufiger Druckgeschwüre oder Wundliegen. Dies wird typischerweise bei älteren Erwachsenen oder bei Menschen mit einer Erkrankung beobachtet, die ihre Fähigkeit einschränkt, Positionen zu wechseln.
Die Symptome für Bettwunden sind in der Regel die gleichen wie für IAD:
gebrochene Haut
- Entzündung
- Schmerzen oder Zärtlichkeit
- Wenn Sie denken, Sie entwickeln Wundliegen, suchen Sie Ihren Arzt auf.Milde Wundliegen können mit der Zeit erfolgreich behandelt werden. Die Behandlung schwererer Wundliegen konzentriert sich auf das Symptommanagement.
IAD kann auch zu anderen sekundären Hautinfektionen führen. Diese werden typischerweise verursacht durch
Candida albicans, ein Pilz, der aus dem Gastrointestinaltrakt kommt, oder Staphylococcus, das sind Bakterien aus der perinealen Haut. Wenn Sie eine Sekundärinfektion entwickeln, können Sie Folgendes bemerken:
Juckreiz
- Brennen
- Schmerzen beim Wasserlassen
- Hautausschlag
- ungewöhnliche Entladung
- Diese Infektionen erfordern eine andere Behandlung als IAD von einem Arzt diagnostiziert.
Erfahren Sie mehr: Überaktive Blase vs. Harninkontinenz und Harnwegsinfektionen »
AnzeigeWerbung
AusblickAusblick
Die Verwaltung des IAD geht einher mit der Behandlung von Inkontinenz. Sie sollten Ihren Arzt aufsuchen, um Managementpläne für beide Erkrankungen zu besprechen.
Wenn Sie IAD haben, ist die Behandlung der Erkrankung wesentlich für die Kontrolle der Schwere. Unbehandelt kann IAD zu zusätzlichen Komplikationen führen. Die Verwendung geeigneter Präventionstechniken wird Ihre Chancen verringern, in Zukunft IAD-Schübe zu erleben.
Prävention
So beugen Sie zukünftigen IAD-Episoden vor
Die einzige Möglichkeit, Ihr Risiko für IAD zu reduzieren, besteht darin, gewissenhaft mit Inkontinenzmanagement umzugehen. Sie sollten Ihre Haut schützen, sie mit geeigneten Produkten reinigen und die Saug- oder Rückhaltekissen regelmäßig wechseln. Aber selbst mit der richtigen Pflege ist es immer noch möglich, IAD zu entwickeln.
Lesen Sie weiter: Was Sie über Inkontinenz bei Erwachsenen wissen sollten »